Varon, 32 a - PowerPoint PPT Presentation
1 / 59
Title:
Varon, 32 a
Description:
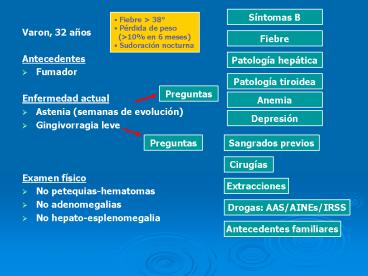
S ntomas B Varon, 32 a os Antecedentes Fumador Enfermedad actual Astenia (semanas de evoluci n) Gingivorragia leve Examen f sico No petequias-hematomas – PowerPoint PPT presentation
Number of Views:82
Avg rating:3.0/5.0
Title: Varon, 32 a
1
Síntomas B
- Varon, 32 años
- Antecedentes
- Fumador
- Enfermedad actual
- Astenia (semanas de evolución)
- Gingivorragia leve
- Examen físico
- No petequias-hematomas
- No adenomegalias
- No hepato-esplenomegalia
- Fiebre gt 38
- Pérdida de peso
- (gt10 en 6 meses)
- Sudoración nocturna
Fiebre
Patología hepática
Patología tiroidea
Preguntas
Anemia
Depresión
Preguntas
Sangrados previos
Cirugías
Extracciones
Drogas AAS/AINEs/IRSS
Antecedentes familiares
2
- Estudios complementarios
- Hemograma
- Coagulograma
- Hepatograma
- Creatinina
Hto 25 Hb 8 gr/dL VCM 90 GB
3000/mm3 Plaquetas 35000/mm3
Fórmula N35 L45 M15 Eo4 B1
3
- Diagnósticos diferenciales
- Mielodisplasia
- Aplasia medular
- Leucemia aguda
- Mielofibrosis
- Infiltración medular
- Tumores hematológicos (linfomas, mieloma,
tricoleucemia) - Tumores sólidos
- TBC/Histoplasma
- Infección (sepsis, viral HIV!)
- Síndrome hemofagocítico
- Hiperesplenismo
- Autoinmune (Síndrome de Evans. LES)
? Drogas (quimioterapia, otras) ? Megaloblastosis
(Anemia megaloblástica)
4
- Hemograma previo!
- (2 meses antes)
Más preguntas
Hto 41 Hb 13 gr/dL GB 7000/mm3 Plaquetas
200000/mm3
Fórmula N60 L25 M12 Eo2 B1
5
- Diagnósticos diferenciales
- Mielodisplasia
- Aplasia medular
- Leucemia aguda
- Mielofibrosis
- Infiltración medular
- Tumores hematológicos (linfomas, mieloma,
tricoleucemia) - Tumores sólidos
- TBC/Histoplasma
- Infección (sepsis, viral)
- Síndrome hemofagocítico
- Hiperesplenismo
- Autoinmune (Síndrome de Evans. LES)
? Drogas (quimioterapia, otras) ? Megaloblastosis
(Anemia megaloblástica)
6
Como seguimos? Cual es el siguiente estudio?
7
Llegó el hematólogo
Frotis
8
Leucemia Aguda 26/04/2016
Dr. Nicolas Cazap
9
- Varon, 32 años
- Antecedentes
- Fumador
- Enfermedad actual
- Astenia (semanas de evolución)
- Gingivorragia leve
- Examen físico
- No petequias-hematomas
- No adenomegalias
- No hepato-esplenomegalia
Preguntas
Tóxicos, radiación
Quimioterapia, radioterapia
Encías
Testículos
10
- Plan Diagnóstico
- Frotis citoquímica (Mieloperoxidasa, PAS)
- Examen de médula ósea
- Punción-aspiración
- Medulograma (con citoquímica)
- Citometría de flujo inmunomarcación
- Estudios moleculares
- Citogenético
- (Punción-biopsia)
Qué hay que hacer?
Atención ! Pueden no observarse blastos En el
frotis
Citometría de flujo en sangre periférica
11
- Plan Evaluación del compromiso por la
enfermedad - Evaluación del estado basal para recibir
quimioterapia - Preparación para recibir quimioterapia
- Sostén (transfusional, infectológico, lisis
tumoral) - Hiperleucocitosis Leucostasis
- Otros
Que hay que hacer?
1
2
3
4
5
6
12
- Plan Evaluación del compromiso por la
enfermedad - Evaluación del estado basal para recibir
quimioterapia - Laboratorio lisis tumoral, CID (fibrinógeno /-
PDF, dímero D) - Rx Tórax
- Punción lumbar?
- Laboratorio serologías virales
- Ecocardiograma, ECG
- Test de embarazo
Que hay que hacer?
1
2
Preservación de fertilidad
13
- Plan Preparación para recibir quimioterapia
- Sostén (transfusional, infectológico, lisis
tumoral) - Catéter?
- Hidratación
- Allopurinol (rasburicasa)
- Conducta transfusional
- Glóbulos rojos?
- Plaquetas?
- Crioprecipitados?
- Productos filtrados? Productos irradiados?
- Profilaxis infecciosas (antibacteriana,
antifúngica, antiviral)
Que hay que hacer?
3
4
- Agrupar (Grupo y factor)
- Avisar al servicio de Hemoterapia
- Pedir donantes
14
- Plan Hiperleucocitosis - Leucostasis
- Leucoaféresis?
- Hidroxiurea - corticoides hasta inicio de
quimioterapia?
Que hay que hacer?
5
15
- Plan Hiperleucocitosis - Leucostasis
- Leucoaféresis?
- Hidroxiurea - corticoides hasta inicio de
quimioterapia?
Qué hay que hacer?
16
- Plan Otros
- Punción lumbar?
- Qué estudios pedir en el LCR?
- Filgrastim (G-CSF)?
- Enoxaparina?
Qué hay que hacer?
6
Al diagnóstico/inicio de tratamiento
LLA
LMA M4-M5
Luego de alcanzada la remisión
GB gt 100.000/mm3
Físico-químico
Citología
Citometría de flujo
17
- Iniciar ATRA en forma urgente ante la sospecha
diagnóstica - Leucoaféresis contraindicada
- Criterio transfusional
- Plaquetas lt 30.000-50.000/mm3 o signos de
sangrado. - Fibrinógeno lt 150 mg/dL.
LMA M3 (Promielocítica)
Qué hay que hacer?
18
- LEUCEMIA AGUDA
- - Frotis (mieloperoxidasa-PAS)
- - PAMO (ídem CMF/molecular/citogenético)
- - Bazo/hígado/ganglios/encías/testículos
- - Coagulograma/fibrinógeno
- - Lisis tumoral
- - Serologías
- - ß-HCG
- - Hidratación/allopurinol
- - Catéter?
- - Agrupar Transfundir - Donantes
- - Leucoferesis?
- - Ecocardiograma
- - Preservación de fertilidad
- - Profilaxis ciprofloxacina/levo
itraconazol/fluconazol acyclovir - - Estudio de histocompatibilidad (HLA)
- - Punción lumbar?
19
- Patología clonal maligna de célula progenitora
hematopoyética. - Mutaciones ? ventaja proliferativa.
- Ocupación de la médula ósea ? tricitopenia.
- Etiología
- Radiación
- Benzeno
- Tabaco
- Quimioterapia
- Agentes alquilantes (con miedlodisplasia previa,
latencia media 4-5 años) - Inhibidores de la topoisomerasa II (sin
mielodisplasia previa, 1 año) - Neoplasias mieloproliferativas (LMC, PV, TE, MF)
- Mielodisplasia
Leucemia mieloblástica aguda (LMA)
Pregunta Factor causal más frecuente?
20
Neo células B maduras
Smes. Mieloproliferativos
LMA
Neo Linfoides Precursoras
Mielodisplasia
Linfoma de Hodgkin
Neo células T NK maduras
21
- Incidencia
- Edad 10-25 años 1/100.000
- Edad 80 años 25/100.000
- Edad mediana 70 años
- gt75 de los pacientes tienen gt45 años
- 80 de leucemias agudas (Adultos)
Leucemia mieloblástica aguda (LMA)
22
- Clínica
- Anemia
- Trombocitopenia
- Neutropenia
- Síndrome de lisis tumoral
- Leucostasis
- SNC
- Insuficiencia respiratoria, infiltrados
pulmonares - Insuficiencia renal
- Priapismo
- Hepato-esplenomegalia (1/3) (las adenomegalias
son infrecuentes) - Fiebre, pérdida de peso
- Hiperleucocitosis
- Hiperkalemia facticia
- Hipoglucemia facticia
- Hipoxia facticia
Leucemia mieloblástica aguda (LMA)
Leucocitos 13.000/mm3 Neutrófilos 10
1300/mm3 Blastos 70 Linfocitos
10 Monocitos 10
Neutropenia funcional
23
- Clínica
- Enterocolitis necrotizante (colitis neutropénica,
tiflitis) - Compromiso extramedular (sarcoma mieloide,
sarcoma granulocítico, cloroma) - Mayor frecuencia en M4-M5 (monocíticas)
- Mayor frecuencia en LMA t(821)
- Leucemia cutis
- Lesiones cutáneas en LMA
- Leucemia cutis (Leucemides)
- Síndrome se Sweet (dermatosis neutrofílica)
- Vasculitis
- Infecciones
- Otros
Leucemia mieloblástica aguda (LMA)
24
- Clasificación FAB
- M0 Mieloblástica con mínima diferenciación
- M1 Mieloblástica sin maduración
- M2 Mieloblástica con maduración t(821)
- M3 Promielocítica (CID, fibrinolisis 1, sang)
- M4 Mielomonocítica (sarcomas granulocíticos)
- M4Eo (inv(16), t(1616))
- M5 Monocítica (encías)
- a monoblástica
- b monocítica
- IR x lisozima
- M6 Eritroleucemia
- M7 Megacariocítica (21, Down. Fibrosis)
Leucemia mieloblástica aguda (LMA)
25
- Clasificación WHO 2008
- LMA y neoplasias precursoras relacionadas
- LMA con anomalías genéticas recurrentes
- LMA t(821)
- LMA inv(16) o t(1616)
- Leucemia promielocítica aguda
- LMA con cambios mielodisplásicos
- Neoplasias mieloides relacionadas a tratamiento
- LMA (no especificada)
- LMA con mínima diferenciación
- LMA sin maduración
- LMA con maduración
- Lecuemia mielomonocítica aguda
- Leucemia monocítica y monoblástica aguda
- Leucemia ritroide aguda
- Leucemia megacarioblástica
Leucemia mieloblástica aguda (LMA)
26
- Diagnóstico
- gt20 de blastos en MO o SP
Leucemia mieloblástica aguda (LMA)
27
Leucemia mieloblástica aguda (LMA)
- Pronóstico ? Citogenético !
Riesgo Citogenético Molecular
Bueno t(821) inv(16)/t(1616) T(1517) Citogenético normal con - NPM1 - CEBPA
Intermedio Normal 8 t(911) Otras Citogenético sin células en división Citogenético no realizado t(821), inv(16)/t(1616) con - C-KIT
Malo -7, 7q- -5, 5q- Cariotipo complejo (3 alteraciones) 11q23 (excepto t(911)) inv(3) t(33) t(69) t(922) Citogenético normal con - FLT3
28
Leucemia mieloblástica aguda (LMA)
- Pronóstico desfavorable
- ? LMA secundaria
- A quimioterapia/radioterapia previa
- A enfermedad hematológica previa
- Hiperleucocitosis (gt100.00/mm3)
- Necesidad de 2 ciclos de inducción para alcanzar
la remisión completa - Leucemia extramedular?
29
- Pronóstico
Leucemia mieloblástica aguda (LMA)
Edad (años) Sobrevida a 5 años (1996-2004) ()
lt45 50.0
4554 28.5
5564 17.9
6574 7.4
gt75 1.8
lt65 35.8
gt65 4.5
30
- Tratamiento
- Tratar o no tratar ?
- Es urgente ?
- Ensayo clínico
Leucemia mieloblástica aguda (LMA)
31
- Tratamiento Inducción
- Esquema 7/3
- Ara-c (citarabina) 100 mg/m2/día infusión
continua EV x 7 días. - Antraciclina EV en 1 hora x 3 días
- Daunorrubicina 90 mg/m2/día (lt60 años)
- Daunorrubicina 60 mg/m2/día
- Idarubicina 12 mg/m2/día
- Mitoxantrona 12 mg/m2/día
- Evaluación de respuesta
- Punción-aspiración de médula ósea lt5 de blastos
- (día 14 o cuando recupera citopenias)
Leucemia mieloblástica aguda (LMA)
32
Leucemia mieloblástica aguda (LMA)
- Tratamiento Consolidación lt60 años
Riesgo
Bajo HDAC (altas dosis de Ara-C) x 3-4 ciclos (Ara-C 1,5-3 gr/m2 en 3 hs c/12 hs D 1, 3 y 5)
Intermedio TMO alogeneico (relacionado o no relacionado) (HDAC x 1-2 ciclos TMO autólogo)
Alto TMO alogeneico (relacionado o no relacionado)
33
Leucemia mieloblástica aguda (LMA)
- Tratamiento Consolidación gt60 años ? ???
- Citarabina a dosis intermedias (1-1,5 gr/m2) x
4-6 dosis x 1-2 ciclos - Citarabina a dosis estándar /- antraciclina x
1-2 ciclos - Agentes hipometilantes (azacitidine o decitabine)
hasta progresión - TMO alogeneico RIC (régimen condicionante de
intensidad reducida)
34
- Tratamiento Recaída
- Esquemas de quimioterapia de rescate (FLAG-IDA)
inducción de remisión. - TMO alogeneico.
Leucemia mieloblástica aguda (LMA)
35
Trasplante de progenitores hematopoyéticos
conceptos
- Porque progenitores hematopoyéticos y no médula
ósea? - Autólogo vs. Alogénico
36
- Neoplasia maligna de célula progenitora linfoide
B o T - Etiología
- No asociada a quimioterapia, radioterapia,
mielodisplasia - Pocos casos asociados a radiaciones y tóxicos.
- Trisomía 21 (Down)
- Epidemiología
- Incidencia 1,5/100.000
- Edad mediana 13 años
- 61 lt20 años
- 20 de las leucemias agudas en adultos
Leucemia linfoblástica aguda (LLA)
Pregunta Factor causal más frecuente?
37
(No Transcript)
38
Neo células B maduras
Smes. Mieloproliferativos
LMA
Neo Linfoides Precursoras
Mielodisplasia
Linfoma de Hodgkin
Neo células T NK maduras
39
- Clínica
- Fiebre
- Dolor óseo
- Compromiso SNC
- Compromiso testicular
- Hepato-esplenomegalia
- Adenomegalias (masa mediastinal)
Leucemia linfoblástica aguda (LLA)
40
- Pronóstico (con 1 factor presente ? alto riesgo)
- Edad gt30-35 años
- Leucocitos gt30.000/mm3 (LLA-T gt100.000/mm3 )
- Respuesta al día 30 (RC)
- Citogenético
- t(922)
- t(411)
- Molecular
- Enfermedad mínima residual
- Sobrevida a largo plazo (cura) ? 40
Leucemia linfoblástica aguda (LLA)
41
- Tratamiento
- Esquema GATLA/BFM
- Esquema HyperC-VAD/MA
- LLA phi ? Imatinib
- TMO alogénico?
Leucemia linfoblástica aguda (LLA)
Quimioterapia intratecal
Profilaxis SNC
Metotrexate altas dosis
Mantenimiento
42
- Tratamiento Recaída
- Esquemas de quimioterapia de rescate
- TMO alogénico
Leucemia linfoblástica aguda (LLA)
43
- FIN
44
Gracias por la atención
45
(No Transcript)
46
(No Transcript)
47
- Transfusiones
48
- Transfusiones
- Criterio transfusional
- Hb lt 8 gr/dL o según guías institucionales o
según síntomas. - Plaquetas lt 10.000/mm3 o signos de sangrado.
- (10000-20000/mm3 fiebre, coagulopatía, uremia
(gt100 mg/dL), esplenomegalia, anfotericina) - Fibrinógeno lt 150 mg/dL.
- Tratamiento del producto transfusional
- Filtrados (leucodepleción)
- Irradiados?
- Fludarabina
- Trasplante
Atención en hiperleucocitosis
- Leucodepleción (retira leucocitos)
- Reacción febril no hemolítica
- Alloinmunización HLA (refractariedad)
- CMV
- Inmunomodulación
- Irradiación (inactiva linfocitos)
- Enfermedad injerto contra huésped transfusional
49
- Irradiación
- - Inactiva linfocitos ? previene EICH
tranfusional (90 mortalidad ) - - A quienes?
- - Allo-TMO
- - Transfusiones de familiares
- - Inmunosuprimidos
- - Intrauterina/prematuros
- - Japoneses con CRM
- - Fludarabina/EH
- - Aplasias ()
- - Auto-TMO?
- - (neutropenia?)
- - (Tumores hematológicos con quimioterapia?)
50
- Fitradosleukoreduction (o mejor lavados)
- - Depleciona GB
- - Disminuye
- . reaccion febril no-hemolitica
- . cmv
- . alloinmunizacion hla/refract plt
- . inmunomodulacion
- - A quienes?
- - CMV negativos en TMO (alternativa a
unidades CMV -) - - reaccion febril no-hemolitica
- - trasplants recipients
51
- Lavados
- - Reduce proteinas/K/ATC
- - A quienes?
- - reaccion alergica (q no resp a premed c
anti h1) - - Deficiencia de IgA
- - newborns/intrauterine
52
- RFNH
- x atc del receptor anti-HLA o anti-pmn, plt
- x citoquinas en plaquetas.
- R alegica
- x proteinas en plasma, IgE, sus vasoact
- x anti IgA
- TRALI
- x atc del donante contra gb (hla, hna, otros) -gt
leucoaglutinacion - corticoides altas dosis
- (6hs ash 2009)
53
(No Transcript)
54
- Hiperleucocitosis
55
Hiperleucocitosis
- Blastos circulantes gt 50000-100000/mm3 en
leucemia aguda.
- Puede causar insuficiencia respiratoria,
hemorragia intracraneal e insuficiencia renal
(leucostasis).
- Se asocia a menudo con síndrome de lisis tumoral.
- Se asocia a un aumento en la moratlidad temprana
(LMAgtgtgtLLA).
56
Leucostasis Aspectos biológicos
Autopsias oclusión de la microvaculatura por
blastos.
Leucoaféresis/QMT
Blasto ? citoquinas ? endoteilo ? moléculas de
adhesión ? blastos !
Ruptura vascular/sangrados. Cambio a endotelio
protrombótico.
Relacionado al número de blastos y a su calidad
(moléculas de adhesión).
57
Hiperleucocitosis/Leucostasis Epidemiología
- Hiperleucocitosis con leucostasis mucho más
frecuente en LMA que en LLA (aún cuando la LLA es
con mayor frecuencia hiperlucocitaria).
- LMA 5-29 gt 50000/mm3. 12 gt 100000/mm3.
- LLA 10-30.
- Mal pronóstico a largo plazo en LLA (y en LMA?).
58
Leucoaféresis
- Como tratamiento de leucostasis, la mayoría
utiliza leucoaféresis hidroxiurea
- También se utiliza en hiperleucocitosis sin
leucostasis como profilaxis del síndrome de lisis
tumoral cuando hay alteraciones metabólicas
presentes o inminentes.
- Aunque el procedimiento es efectivo en lograr la
citorreducción
- Los estudios acerca del valor clínico de esta
práctica son escasos y tienen resultados
conflictivos.
- Pero dado que el procedimiento es relativamente
seguro, se indica si está disponible,
particularmente si hay daño de órgano.
59
- LMA
- Hermano con leucemia
- Adenomegalias en LMA monociticas
- necrotizing inflammatory lesion involving the
terminal ileum, cecum, and ascending colon, can
be a presenting syndrome or occur during
treatment.159162 Fever, abdominal pain, bloody
diarrhea, or ileus may be present and
occasionally mimic appendicitis. Intestinal
perforation, an inflammatory mass, and associated
infection with enteric gram-negative bacilli or
clostridial species often are associated with a
fatal outcome - The total leukocyte count is less than 5000/ L (5
x 109/L) in approximately half of patients at the
time of diagnosis.126130 - Citocrito no esta aumentado
- Tratar es urgente en los lt60a
- LMA fiebre 20 al dx (cuasa?)
- LLA 50, x citoquinas, resuleve con qmt 72 hs
- LLA masa mediastinal