Diapositiva 1 - PowerPoint PPT Presentation
Title:
Diapositiva 1
Description:
Title: Diapositiva 1 Author * Last modified by: Dr. Maria Grazia Giovannini Created Date: 11/18/2002 9:56:34 AM Document presentation format: Presentazione su schermo – PowerPoint PPT presentation
Number of Views:63
Avg rating:3.0/5.0
Title: Diapositiva 1
1
Dolore
2
Dolore
- EPIDEMIOLOGIA
- Lorganizzazione Mondiale della Sanità ritiene
che almeno 4 milioni di persone soffrano di
dolore da malattia tumorale. - Circa il 70 dei pazienti con un tumore in
fase avanzata presenta dolore dovuto alla
malattia. - Uno studio dimostra che più del 41 dei
pazienti con tumori metastatici solidi lamenta
dolori dovuti alla malattia e che il 42 di essi
riceve un trattamento analgesico inadeguato. - Da rilevamenti effettuati nella regione
Toscana, nel 1996 ci sono stati 9000 casi di
pazienti terminali oncologici 6000-8500 pazienti
(il 70-90) hanno avuto un decorso della malattia
caratterizzato da sintomatologia dolorosa.
3
(No Transcript)
4
I FARMACI ANALGESICI OPPIACEI NELLA TERAPIA DEL
DOLORE Il trattamento del dolore da cancro
rappresenta un grave problema di salute pubblica
in tutto il mondo e si calcola che ogni anno
siano 10 milioni i nuovi casi di cancro e 6
milioni le morti per questa malattia. LOrganizzaz
ione Mondiale della Sanità (OMS) ha evidenziato
che la maggior parte dei casi di dolore
oncologico potrebbe essere trattata applicando le
opportune terapie che derivano dallevoluzione
delle conoscenze mediche. Nonostante le
indicazioni fornite dallOMS i pazienti affetti
da dolore severo non sempre sono curati con le
opportune terapie farmacologiche e ciò
costituisce una negazione del diritto degli
individui di alleviare la propria sofferenza. I
governi dei singoli paesi hanno il dovere morale
di garantire agli operatori gli strumenti per
poter mettere in atto le indicazioni dellOMS
soprattutto nei paesi industrializzati dove le
lacune dei trattamenti possono essere facilmente
colmate con leducazione del personale sanitario
e agevolando laccesso ai farmaci analgesici
oppiacei. Alla luce di recenti analisi sul
consumo dei farmaci oppiacei, lItalia risulta
essere un paese che non risponde ai reali bisogni
dei pazienti affetti da dolore severo in corso di
patologie neoplastiche o degenerative negando
loro il giusto sollievo in particolare nella fase
terminale. Al fine di facilitare la prescrizione
e limpiego dei farmaci oppiacei e di supportare
gli operatori sanitari è stata emanata la legge 8
febbraio 2001, n.12, corredata da diversi decreti
applicativi, il più recente dei quali è il
Decreto Ministeriale del 4 aprile 2003.
5
Terapia del Dolore
- Al fine di facilitare la prescrizione e limpiego
dei farmaci oppiacei e di supportare gli
operatori sanitari è stata emanata la legge 8
febbraio 2001, n.12, corredata da diversi decreti
applicativi, il più recente dei quali è il
Decreto Ministeriale del 4 aprile 2003.
6
Terapia del Dolore
- RESPONSABILITA DEL MEDICO
- Il nuovo corpo normativo è proteso a fornire la
necessaria assistenza sanitaria indispensabile
nel trattamento delle gravissime patologie
accompagnate da dolore severo, assistenza che
costituisce spesso lultimo rimedio a tutela
della dignità umana. - Tra i principi fondamentali della Costituzione,
infatti, cè la tutela della salute come diritto
fondamentale dellindividuo e della collettività.
E compito del SSN rispondere alle esigenze ed al
bisogno di salute della popolazione attuando le
misure più adeguate (legge 833/78, art.1). - La ratio della legge 8 febbraio 2001, n.12 è
quella di agevolare la prescrizione e favorire
luso dei farmaci oppiacei per alleviare le
sofferenze di quei pazienti affetti da gravi
forme di dolore severo.
7
Terapia del Dolore
I 10 farmaci compresi nellallegato III-bis della
legge 8 febbraio 2001, n.120
Buprenorfina Codeina Diidrocodeina Fentanyl Idroco
done
Metadone Morfina Ossicodone Ossimorfone Idromorfon
e
agevolato limpiego nei pazienti affetti da
dolore severo in corso di patologia neoplastica o
degenerativa, ad esclusione del trattamento
domiciliare degli stati di tossicodipendenza da
oppiacei
8
Terapia del Dolore
Dobbiamo interpretare queste modifiche al D.P.R.
n. 309 del 9 ottobre 1990 in una ottica più ampia
di quella prettamente legislativa, in quanto
restituiscono dignità alla figura del malato
terminale, che riacquista il diritto di ricevere
un trattamento capace di alleviare la parte più
disumana della malattia il dolore.
9
indica la sua origine da unanomalia funzionale
del sistema nervoso
Il dolore va trattato fin dalla sua insorgenza!!
10
(No Transcript)
11
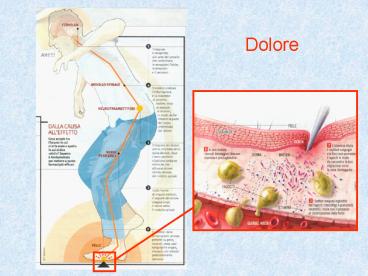
Dolore
Linformazione nocicettiva nasce in periferia in
seguito a diversi stimoli ed è convogliata al
midollo spinale (corno posteriore) da fibre
afferenti amieliniche di tipo C a conduzione
lenta (dolore sordo, non localizzato) e da
piccole fibre mieliniche A, tipo delta (dolore
acuto). Le fibre afferenti entrano nel midollo
spinale attraverso le radici dorsali e terminano
nelle corna posteriori (sostanza grigia). Dal
midollo spinale, linformazione nocicettiva
arriva ai centri corticali (talamo) ad opera di
neuroni di trasmissione. Il dolore vero e
proprio è la presa di coscienza delle
informazioni nocicettive trasmesse dal talamo ed
integrate a livello corticale e limbico. Le
strutture coinvolte sono la corteccia (anteriore
cingolata, somatico-sensoriale, prefrontale),
lipotalamo, il talamo, la sostanza grigia
periacqueduttale, il cervelletto ed i gangli
della base.
12
Dolore
A
Events leading to activation, sensitization, and
spread of sensitization of primary afferent
nociceptor terminals. A. Direct activation by
intense pressure and consequent cell damage. Cell
damage induces lower pH (H) and leads to release
of potassium (K) and to synthesis of
prostaglandins (PG) and bradykinin (BK).
Prostaglandins increase the sensitivity of the
terminal to bradykinin and other pain-producing
substances. B. Secondary activation. Impulses
generated in the stimulated terminal propagate
not only to the spinal cord but also into other
terminal branches where they induce the release
of peptides, including substance P (SP).
Substance P causes vasodilation and neurogenic
edema with further accumulation of bradykinin.
Substance P also causes the release of histamine
(H) from mast cells and serotonin (5HT) from
platelets.
B
13
Vie inibitorie discendenti deputate al controllo
del dolore
14
Trasmettitori e recettori della percezione del
dolore
15
Controllo della sensibilità dolorosaGate
control
- Per la complessa rete neuronale esistente nel
midollo spinale, la stimolazione ripetuta delle
terminazioni dolorifiche apre il cancello
(autofacilitazione) ed aumenta lattivazione
delle vie ascendenti spino-talamiche. - Stimoli sensoriali non nocicettivi e informazioni
discendenti chiu-dono il cancello e
diminuiscono la sensibilità dolorosa.
16
- LA TERAPIA DEL DOLORE
- Da sempre luomo ha cercato nuove strade per far
fronte al dolore. - Normalmente, per il trattamento del dolore si fa
una distinzione tra - Dolore acuto
- Dolore cronico benigno
- Dolore cronico da cancro
L'entità della percezione del dolore e la sua
valutazione in termini emotivi è il risultato di
eventi complessi che coinvolgono strutture e
meccanismi non sempre del tutto noti. Ogni stato
algico comprende aspetti cognitivi (attenzione),
interpretativi (finalizzazione, informazione) ed
emozionali (ansia, rabbia, depressione,
umiliazione, ecc.)
17
LA TERAPIA DEL DOLORE
Dolore acuto Il dolore acuto è causato da un
trauma tissutale e dallattivazione dei recettori
periferici nel punto di lesione. Il trauma altera
le risposte caratteristiche dei nocicettori e le
loro connessioni centrali coinvolgendo il sistema
simpatico. In genere i sistemi riparativi
dellorganismo intervengono e portano alla
guarigione della lesione con scomparsa del dolore.
- Post operatorio
- Trauma Viscerale (infarto, colica)
- Muscolare
- Parto
- Manovra diagnostica o terapeutica
- Si utilizzano FANS ed oppiacei, a seconda della
gravità del dolore - Tempo di somministrazione breve ed effetti
collaterali trascurabili
18
Dolore cronico Anchesso scatenato da un evento
traumatico ma può continuare per fattori che, sia
dal punto di vista patogenetico che da quello
fisico, non sono direttamente correlati alla
causa iniziale. Il trauma può superare la
capacità di guarigione del corpo e il dolore
diventa esso stesso malattia.
DOLORE CRONICO BENIGNO Articolare
Neuropatico (Post-herpetico, trigemino)
Centrale Cefalea A differenza del dolore da
cancro, il trattamento è di lunga durata e gli
effetti collaterali sono importanti. I farmaci
utilizzati sono soprattutto i FANS (COX-1 e COX-2
inibitori), il paracetamolo e in patologie
particolari bloccanti del TNF, gli antidepressivi
e gli anticonvulsivanti. Si sta facendo strada
limpiego di farmaci oppiacei anche nel dolore
cronico benigno, soprattutto - quando gli
effetti collaterali dei farmaci utilizzati sono
inaccettabili (es. nellanziano, nel
nefropatico) - quando il dolore non risponde ad
altri trattamenti
19
IL DOLORE CRONICO da cancro
Il 35-45 dei pazienti prova dolore ad uno stato
precoce o già al momento della diagnosi di tumore
o di altre malattie degenerative. Circa il 70
dei pazienti ha dolore in uno stadio avanzato
della patologia. Quasi tutti i pazienti
terminali hanno dolore.
Si utilizza la scala OMS. In relazione
allaumentare del dolore A) FANS B) Oppiodi
deboli (agonisti parziali Ossicodone, buprenorfin
a, codeina, tramadolo) C) Oppiodi forti con o
senza adiuvanti per il controllo degli effetti
collaterali, del dolore incidente e per la
qualità di vita Si deve ricordare che è un
trattamento limitato nel tempo
20
CLASSIFICAZIONE PATOGENETICA DEL DOLORE Tale
classificazione è importante nella scelta
del trattamento Dolore nocicettivo somatico
(acuto, continuo, pulsante.) Dolore nocicettivo
viscerale (mal localizzato, crampiforme,
profondo) Dolore neuropatico (urente,
lancinante, parossistico, tipo scossa
elettrica) Dolore misto Il dolore nocicettivo
deriva dallattivazione dei nocicettori a livello
delle strutture somatiche e viscerali. Il
dolore neuropatico deriva da unalterazione nelle
afferenze somato-sensoriali causata da un danno
nel SNC o SNP. Esso si associa ad alterazioni
della sensibilità come parestesie, allodinia ed
iperalgesia.
21
Farmaci per la terapia del dolore
- Analgesici Non Oppioidi
- Farmaci Antinfiammatori Non Steroidei
- Analgesici Oppioidi
- Agonisti forti (morfina, meperidina, metadone,
fentanil e derivati) - Agonisti deboli (codeina, destropropossifene,
tramadolo) - Agonisti / antagonisti(pentazocina)
- Agonisti parziali (buprenorfina)
- Farmaci Adiuvanti
- Antidepressivi triciclici
- Antiepilettici
- Farmaci serotoninergici (SSRI, trazodone)
- Farmaci noradrenergici (clonidina, terazosina)
- Miorilassanti
- Corticosteroidi
- Anestetici locali
- Altri (capsaicina, somatostatina)
- Ansiolitici
22
Analgesici periferici antiinfiammatori
- Antiinfiammatori non steroidei (FANS), compreso
il paracetamolo che non ha effetto
antinfiammatorio, ma esercita una azione
antidolorifica centrale.
23
Analgesici periferici antiinfiammatori
24
Analgesici periferici antiinfiammatori
25
Analgesici oppioidi
- Antidolorifici potenti, i farmaci del malato di
cancro, ma anche farmaci da usare in una serie di
situazioni non così drammatiche e finali come il
dolore del malato terminale - Morfina e derivati dell'oppio
- Molecole di sintesi morfino-mimetiche levorfano,
pentazocina, buprenorfina - Succedanei della morfina petidina, metadone
26
Oppio, oppiacei ed oppiodi
Leu-encefalina
Papaver somniferum
La coltivazione del papavero ed i suoi effetti
euforizzanti erano noti ai Sumeri già nel 3400 a.
C. Solo nel 1803 un chimico tedesco, Friedrich
Sertuener, identificò il principio attivo, la
morfina. Nel 1827 la Meck Co. iniziò a
produrre la morfina per scopi commerciali. La
morfina, gli altri alcaloidi naturali delloppio
e i derivati costituiscono la categoria degli
oppiacei. Lunico uso legale degli oppiacei è
il trattamento del dolore post-operatorio.
Morfina
27
Oppio, oppiacei ed oppiodi
Le sostanze oppioidi agiscono su recettori
specifici a livello del midollo spinale e del
tronco cerebrale (sostanza grigia delle corna
dorsali e sostanza gelatinosa di Rolando).
Questi recettori (mu, delta, kappa) sono
responsabili non solo degli effetti positivi
(analgesia) ma anche degli effetti collaterali
(depressione respiratoria, prurito,vomito
etc). Gli oppiodi agiscono da agonisti su
recettori specifici distribuiti sul SNC, la cui
identità è stata chiarita con molto ritardo
rispetto ad altri ed in seguito allisolamento e
la caratterizzazione dei loro leganti endogeni
le endomorfine (o endorfine), cioè composti
analgesici endogeni. Dopo la scoperta delle
endomorfine (1975-80) e la clonazione di molte
delle classi recettoriali venne usato il termine
recettori degli oppiodi per la loro capacità
di legare anche composti chimicamente non
correlati alla morfina.
28
Contro la tosse e per curare lasma
morfina per sedare i pianti dei bimbi..
29
Analgesici oppioidi
Agonisti puri - Morfina - Codeina -
Meperidina - Metadone - Tramadolo - Fentanyl -
Ossicodone
Agonisti parziali - Buprenorfina Agonisti-antago
nisti -Pentazocina Antagonisti - Naloxone
DEFINIZIONE DELLA TERMINOLOGIA OPPIOIDI
AGONISTI PURI hanno un effetto stimolante sul
loro recettore, che viene attivato in modo
massimale. Presentano una dose effetto lineare e
non presentano un effetto-tetto. OPPIOIDI
AGONISTI PARZIALI agiscono sul recettore in modo
sub-massimale, per limitata efficacia
intrinseca. Delineano un rapporto dose-effetto
meno rapido e presentano effetto-tetto per cui
oltre certi limiti, laumento ulteriore non
provoca aumento delleffetto.
30
Recettori per gli oppiodi
31
Recettori per gli oppiodi
µ analgesia con sede prevalente
sopraspinale depressione respiratoria, costipazion
e, miosi (in parte attribuibili allinibizione
del rilascio di acetilcolina), sensazione di
benessere o euforia k analgesia con sede
prevalente spinale sedazione (narcosi
catalessi) effetti da disforici a
psicotominetici d analgesia con sede spinale e
sopraspinale riduzione dellattività
motoria altri effetti più o meno in comune con i µ
32
Recettori per gli oppiodi
33
Meccanismo dazione
- La morfina mima gli effetti delle endorfine
(oppioidi endogeni). L'effetto analgesico si
ottiene per modulazione della neurotrasmissione
dei messaggi nocicettivi a livello - spinale (midollo) per attivazione degli
interneuroni inibitori. - b) sopraspinale (bulbo, ponte, mesencefalo) per
facilitazione delle vie discendenti inibitorie. - A questi effetti post- (diminuzione del firing
neuronale) e pre-sinaptici (per diminuita
produzione o liberazione di altri
neurotrasmettitori) si aggiungono effetti sulla
componente emozionale (sistema limbico) ed il
dolore è meno intenso e più sopportabile.
34
Meccanismo dazione
c) periferico. Il dolore associato
allinfiammazione sembra essere particolarmente
sensibile a queste azioni periferiche. Recettori
µ funzionali su terminali periferici dei neuroni
sensoriali supporta questa ipotesi. La
stimolazione dei recettori periferici µ
diminuisce lattività del neurone sensoriale e la
liberazione del neurotrasmettitore. La
somministrazione periferica di oppioidi (es. nel
ginocchio di pazienti sottoposti ad artroscopia)
ha dimostrato efficacia clinica. Lo sviluppo di
oppioidi selettivi per siti periferici potrebbe
essere importante per il trattamento del dolore
infiammatorio.
35
Effetti degli oppioidi
- Siti e meccanismi di azione
- Inibizione diretta del sistema nocicettivo
ascendente (k, µ) - Attivazione del sistema di controllo del dolore
discendente (k, µ) - Inibizione della trasmissione algica a livello
talamico (µ) - Inibizione periferica della liberazione di
mediatori infiammatori dalle cellule immunitarie
(µ)
36
Effetti clinici degli oppioidi
- Analgesia
- Effetto di sollievo sia sul dolore acuto che su
quello cronico, con notevole attenuazione o
scomparsa completa e sensazione di sollievo
psichico. Efficacia minore sul dolore
neuropatico. - Gli oppioidi inducono analgesia senza perdita di
conoscenza, con possibile effetto euforizzante.
37
Affinità farmaci per i recettori oppioidi
Farmaco Recettore m d k Morfina
Metadone Fentanil Sufentanil
Meperidina Codeina Tramad
olo - Buprenorfina AP -- Pentazocina - A
P
38
Oppioidi forti
- La morfina è il punto di riferimento di ogni
farmaco analgesico. Possiede tutti gli effetti
tipici dei farmaci oppioidi analgesia,
depressione respiratoria, nausea, vomito,
modulazione endocrina, antitosse, rallentamento
del transito intestinale, effetti sul sistema
immunitario. La durata di azione della morfina è
di circa 4 ore sono anche disponibili
formulazioni a lento rilascio che ne portano la
durata di azione a 8 ore. - Il metabolismo è prevalentemente epatico, dove si
coniuga con lacido glicuronico dando luogo a due
metaboliti, la morfina-3-glicuronide (M-3-G) e la
morfina-6-glicuronide (M-6-G). - La M-3-G non ha più lazione farmacologica degli
oppioidi - La M-6-G va considerato un oppioide a tutti gli
effetti (analgesia ed effetti collaterali) con
una potenza 4 volte superiore a quella della
morfina.
39
Morfina
- Eliminazione per via renale. Molecola idrofila
passaggio lento della barriera emato-encefalica - La dose terapeutica presenta una notevole
variabilità individuale (entità e tipologia del
dolore, farmaci precedentemente assunti, età del
soggetto, funzionalità renale) - Bisogna poi tenere conto anche della via di
somministrazione - Iniziando un trattamento con morfina orale ad
immediato rilascio si può partire con una dose
pari a 5-10 mg ogni 4 ore salendo, se necessario,
con incrementi di dose del 25- 50, valutando
continuamente efficacia ed effetti collaterali. - Non effetto-tetto
- Vie di somministrazione os, ev, im, sc, rettale
e più raramente epidurale, spinale, intrarticolare
40
Morfina
- Morfina cloridrato fiale da 10 e 20 mg
- Morfina solfato SR (MS-ContinoSkenan) discoidi o
cps da 10, 30, 60, 100 mg per somministrazioni
ogni 8-12 ore - Morfina solfato IR (ORAMORPH) soluzione orale
concentrata ( 8 gtt10 mg, in flaconcini da 20 e
100 mg) e lo sciroppo (1 ml2 mg, in flaconi da
100 ml e da 250 ml) sono previste inoltre delle
confezioni predosate UDV (unique dosage volume) - La formulazione IR è indicata nellinduzione di
un nuovo trattamento, per successivi adattamenti
di dose in corso di mantenimento e per il break
through pain. - La formulazione SR è utilizzata per il
trattamento a lungo termine nel dolore cronico
41
Morfina a rilascio rapido (ORAMORPH) vantaggi
- 20 mg/ml di morfina solfato, disponibile in
flaconi da 20 ml e 100 ml - sciroppo contenente 2 mg/ml di morfina solfato.
- rapidità d'azione (concentrazioni plasmatiche
massime entro la prima ora) - breve durata d'azione (4 ore)
- risultano utili anche per l'uso "al bisogno" nei
pazienti che sono già in trattamento con le
compresse a lento rilascio - La dose iniziale dipende dal trattamento
analgesico precedente. - Il trattamento può essere poi proseguito con i
discoidi e le capsule a cessione controllata che
hanno un picco di concentrazione più lento e una
durata d'azione più prolungata (12 ore). - La morfina ha un sapore molto amaro. La soluzione
non contiene edulcoranti e nel caso in cui il
paziente non la gradisca può essere miscelata con
una bibita zuccherata o con un succo di frutta.
42
Morfina orale a cessione controllata (MS Contin)
vantaggi
- è agevole da somministrare (ogni 12 ore),
- elimina il disagio della dose notturna,
- è bene accetta dal personale infermieristico,
- il paziente la può assumere senza l'intervento di
altre persone. - non presenta effetto-tetto per cui è possibile
aumentare la posologia al bisogno. - Le compresse di MS CONTIN devono essere ingerite
intere, non suddivise in parti e non masticate
43
Metadone (Eptadone)
- Il metadone ha una durata di azione di 8 ore
circa ed ha ottima biodisponibilità orale. Non ha
effetto tetto - Il metadone è 6/7 volte più potente della
morfina. - Il picco plasmatico viene raggiunto in circa 4
ore, ma leffetto analgesico è più precoce grazie
alla elevata lipofilia della molecola, che
consente un facile superamento della barriera
emato-encefalica - Si lega alle proteine plasmatiche, e la quota
legata alle proteine plasmatiche si comporta come
una riserva, una specie di deposito a lento
rilascio. Questi aspetti correlati anche a una
durata media delleffetto analgesico più breve e
pari a 4-8 ore, possono essere causa di accumulo
del farmaco ciò accade se si usano dosi ripetute
o somministrazioni troppo ravvicinate. - Attualmente, il metadone sta trovando un impiego
sempre più comune nella terapia del dolore
cronico anche a domicilio e nel dolore
post-operatorio. - Vie di somministrazione os, im, ev, epidurale.
44
- Il fentanyl (Fentanest, Leptofen) (derivato della
meperidina) è un farmaco dotato di una notevole
potenza analgesica (75-125 volte maggiore della
morfina). - Può essere usato in formulazioni transdermiche a
lento rilascio. - E un agonista puro per i recettori degli
oppioidi, possedendo elevata affinità per i
recettori mu - Elevata rapidità dazione (30 sec dopo ev) e
limitata durata dazione nelle forme iniettabili
(30-60 min dopo ev) - Il catabolismo è interamente epatico e non dà
luogo a metaboliti attivi - Lelevata lipofilia garantisce la cessione del
farmaco attraverso la cute da parte di un sistema
esterno - Vie di somministrazione im, epidurale, spinale,
transdermica e trans-mucosale - No somministrazione per os effetto di primo
passaggio pari al 70
- La meperidina (petidina) è un oppioide sintetico
che non induce la contrazione dello sfintere di
Oddi.
45
Somministrazione transdermica Sezione schematica
del cerotto DUROGESIC
- Il cerotto va sostituito ogni 72 ore
- Assorbimento lento
- Concentrazioni ematiche relativamente costanti
- Se non era in atto alcuna terapia antalgica sono
necessarie circa 24 ore per raggiungere lo steady
state da parte del fentanyl utile copertura con
oppioidi mu-agonisti a rapida azione - Se era già in atto un trattamento con oppioidi
può accadere una fase di scopertura analgesica
con una possibile fase di astinenza utile
ridurre loppioide di partenza fino al
raggiungimento dello steady state del fentanyl
46
Fentanyl
- Presente in commercio in Italia come
- Formulazione iniettabile 0.05 mg/ml Fentanest.
- Sistema TTS Durogesic 25, 50, 75, 100 mcg/h.
- Oral trans-mucosal fentanyl citrate OTFC-
lollipop da 200, 400, 600, 1200 e 1600 mcg.
47
Oppioidi deboli nel trattamento del dolore
- Il tramadolo (Contramal, Fortradol)
- (derivato della codeina) è un debole agonista del
recettore oppiaceo µ, ma ha anche la capacità di
bloccare la ricaptazione di serotonina e
noradrenalina come i classici antidepressivi
triciclici. Leffetto analgesico del tramadolo è
comparabile a quello della codeina, ma
accompagnato da effetti riconducibili a quelli
degli antidepressivi triciclici, con il
potenziamento delle vie serotoninergica e
noradrenergica. Questo particolare meccanismo di
azione potrebbe essere alla base di alcune sue
caratteristiche, come la minore tendenza alla
depressione respiratoria, la stimolazione del
sistema immunitario e la scarsa tendenza alla
tolleranza. - Potenza farmacologica 1/5-1/10 della morfina
- Biodisponibilità orale 70-100
- Emivita 5-6 ore
- Metabolismo epatico
- Eliminazione renale
- Effetto-tetto per dosi complessive giornaliere
di 400-600 mg
48
Oppioidi deboli nel trattamento del dolore
- TRAMADOLO (Contramal , Fortradol) INDICAZIONI
- Cervicalgie
- Dolori articolari
- Dolore associato ad osteoporosi
- Dolore post operatorio
- Dolore da colica
- Dolore da cancro (II scalino)
- Dolore ostetrico
- Dolore toracico (compresi angina ed infarto)
49
Oppioidi deboli nel trattamento del dolore
- La codeina, è circa dieci volte meno potente
della morfina, ma ne condivide tutti gli effetti.
Rispetto alla morfina, la codeina ha il vantaggio
di essere bene assorbita per via orale. Bassa
affinità per i recettori mu - Buona disponibilità per os.
- Metabolismo epatico il 10 viene demetilata a
morfina. - Dosi abituali di somministrazione di 30-60 mg per
os ogni 4-6 ore 10 mg sono sufficienti a
determinare unattività antitussigena - Effetto-tetto per dosi complessive giornaliere
di 360 mg - Lassociazione di Paracetamolo 500 mg Codeina
30 mg - (Co-efferalgan,Tachidol), produce un buon
sinergismo. - Opportuna una riformulazione del rapporto tra i
due farmaci, per fornire la codeina a pieno
dosaggio senza elevare a livelli tossici le dosi
di paracetamolo.
50
- Il destropropoxifene (Liberen) è un analgesico
molto più debole del metadone, di potenza
paragonabile a quella della codeina,
caratterizzato però dalla stessa lunga durata di
azione del metadone è generalmente usato in
associazione ai FANS.
51
- La buprenorfina (Subutex, Temgesic, Transtec) è
bene assorbita per via orale. Induce fenomeni
allucinatori e vomito che impediscono di
utilizzare appieno le sue qualità analgesiche. - E un oppioide potente agonista parziale con
elevata affinità per i recettori mu e k è 25-50
volte più potente della morfina, ma meno
efficace. E antagonista dei recettori k - Se somministrato insieme ad un agonista puro può
antagonizzare gli effetti dellagonista
spiazzandolo dal suo legame con i recettori mu,
con possibile comparsa di crisi di astinenza.
52
- La buprenorfina
- A dosaggi terapeutici non è evidente
leffetto-tetto tale effetto sembra comparire a
dosaggi gt 4 mg/die. - Ulteriori aumenti di dosi provocano un aumento
degli effetti collaterali, parzialmente
reversibili con naloxone. - Attualmente in Italia è utilizzata in
somministrazione per via sublinguale alla dose di
0.2-0.4 mg ogni 6-8 ore, con unazione - analgesica che si realizza in 15-45 minuti o in
fiale da 0.3 mg per via ev. - Da alcuni mesi anche in Italia è disponibile il
cerotto di buprenorfina a cessione lenta
transcutanea (Transtec 35, 52.5, 70 mcg/h pari
rispettivamente a 0.8 mg, 1.2 mg, 1.6 mg nelle 24
ore)
53
- Effetti collaterali degli oppioidi
- Miosi (segno prognostico della intossicazione
acuta grave da oppioidi) (non va incontro a
tolleranza) - Nausea, vomito
- Costipazione con aumento del tono muscolare del
duodeno, della porzione antrale e dello sfintere
pilorico dello sfintere anale (non va incontro a
tolleranza) - Spasmo dello sfintere di Oddi (controndicazione
nel trattamento dello coliche biliari) - Iperglicemia con un abbassamento del metabolismo
basale per riduzione della temperatura corporea - Vasodilatazione periferica per liberazione
diretta di istamina, diminuzione del precarico,
effetto inotropo e cronotropo negativo - Depressione respiratoria per inibizione diretta
dei centri respiratori bulboponti e depressione
dei chemiorecettori - Lexitus per sovradosaggio è dovuto alleffetto
inibitorio sui centri respiratori e quindi a
depressione respiratoria!!!
54
Lexitus per sovradosaggio è dovuto alleffetto
inibitorio sui centri respiratori e quindi a
depressione respiratoria!!! E la complicanza
peggiore degli oppioidi, ma è MOLTO RARA! Non
si manifesta se gli oppioidi sono usati
correttamente Esiste un ANTIDOTO il naloxone
(Narcan)
55
Strategia per il controllo degli effetti
collaterali da oppioidi - 1
- Utilizzo farmaci antagonisti degli oppioidi
- utile in situazioni di sovradosaggio (errore
posologico) o di accumulo acuto e grave con
rischio di depressione respiratoria
- grave bradipnea
- stato di coscienza obnubilato
- miosi
- iperidrosi
- cianosi
56
Strategia per il controllo degli effetti
collaterali da oppioidi - 2
- Somministrazione di farmaci sintomatici sugli
effetti indesiderati - Stipsi incremento dellidratazione e
somministrazione di farmaci lassativi (lassativi
osmotici e derivati della senna) - Nausea/vomito utilizzo di antiemetici
(metoclopramide, alloperidolo, scopolamina,
ondansetron) - Depressione respiratoria da trattare con
naloxone ev
57
Strategia per il controllo degli effetti
collaterali da oppioidi - 3
- Rotazione degli oppioidi o switching
- quando ?
- Dolore controllato, ma vi sono effetti
collaterali intollerabili per il paziente. - Il dolore non è adeguatamente controllato ed è
impossibile aumentare la dose di oppioide a causa
degli effetti collaterali. - Il dolore non è adeguatamente controllato,
nonostante il continuo incremento della dose di
oppioide che comunque non produce effetti
collaterali severi. - perché ?
- migliorare il rapporto analgesia/tollerabilità in
relazione allesistenza di una tolleranza
crociata incompleta tra i diversi oppioidi.
58
- Effetti indotti dagli oppioidi in fase di
mantenimento - Effetti neurotossici
- Sedazione
- Allucinazioni
- Iperalgesia, allodinia
- Mioclono
- Alterazioni cognitive
- Disforia
- Depressione respiratoria
- Miosi
- Stipsi
- Secchezza delle fauci
- Ritenzione urinaria
- Edema polmonare
- Effetti collaterali indotti dagli oppioidi in
fase di induzione o di aumento di dose - Nausea/vomito
- Sedazione/sonnolenza
- Secchezza delle fauci
- Stipsi
- Prurito
59
Strategia per il controllo degli effetti
collaterali da oppioidi Riduzione della dose Di
circa 10-20 della dose precedente Valutando il
quadro clinico nellambito delle 24-48
ore Considerare la modalità di rilascio del
farmaco (IR/SR) Attenzione !!! ai pazienti
anziani, disidratati, con funzionalità epatica
e/o renale ridotta. Idratazione del paziente Se
il paziente è disidratato con oligo-anuria è
necessario un immediato ripristino del bilancio
idrico, iniziando per via endovenosa, ma
proseguendo anche per ipodermoclisi nei giorni
successivi fino alla certezza di un recupero
delle capacità di assunzione dei liquidi per
os. Sospensione di 1-2 somministrazioni Utile
soprattutto quando si usa il metadone Eventualmen
te aumentando lintervallo di tempo tra le
somministrazioni Rivedendo il dosaggio
complessivo giornaliero
60
Strategia per il controllo degli effetti
collaterali da oppioidi Eliminazione o riduzione
di farmaci che interagiscono con gli
oppioidi Morfina benzodiazepine interazioni
con lo stato cognitivo e riduzione delleffetto
analgesico Medadone carbamazepina, fenitoina,
fenobarbital, rifampicina crisi di
astinenza Tramadolo carbamazepina aumenta il
metabolismo del tramadolo che comporta la
necessità di aumentare le dosi
61
(No Transcript)
62
Interazioni con altri farmaci SEDATIVI
IPNOTICI - Potenziamento della depressione del
sistema nervoso centrale e in particolare della
depressione respiratoria. TRANQUILLANTI
ANTIPSICOTICI - Aumentata sedazione. Effetti
variabili sulla Depressione Respiratoria.
Potenziamento degli effetti cardiovascolari (azion
i antimuscariniche ed alfa-bloccanti).
MAO-INIBITORI - Controindicazione assoluta
alluso di tutti gli analgesici stupefacenti per
lelevata incidenza di coma iperpiretico Aumentata
incidenza di ipertensione.
63
Tolleranza e farmacodipendenza da oppioidi
- Per tolleranza Si intende la necessità di dosi di
farmaco più elevate per mantenere inalterata
lefficacia nel tempo (analgesia, effetto
euforizzante, ma anche effetti collaterali, in
particolare depressione respiratoria). La
tolleranza è crociata (cioè è estesa a tutti i
farmaci analgesici-narcotici di tipo oppiaceo) e
si ottiene dopo due-tre settimane alle normali
dosi terapeutiche - Il meccanismo non è metabolico (diminuito
assorbimento, aumentata degradazione o
eliminazione del farmaco) ma si ipotizza dovuta a
up-regolazione di sistemi di trasduzione
intracellulari (cAMP) che antagonizzano gli
effetti della attivazione dei recettori oppioidi.
Portenoy. Cancer pain managementt. Seminars in
Oncology 199320 ( 2,Suppl 1)19-35
64
Tolleranza e farmacodipendenza da oppioidi
- Tolleranza acquisita
- farmacocinetica variazioni, nel tempo, della
distribuzione, della clearance, della
degradazione, etc. - farmacodinamica cambiamento della risposta delle
cellule ai farmaci (coinvolge recettori) - appresa 1) comportamentale,acquisizione di
strategie atte a conservare una data funzione
nonostante lo stato tossico (es. imparare a
percorrere una linea retta) e 2) condizionata,
tolleranza al farmaco anche in assenza di
effettiva somministrazione
65
Tolleranza e farmacodipendenza da oppioidi
- Per dipendenza fisica si intende lo stato di
ipereccitabilità che si sviluppa nelle cellule
del SNC in conseguenza della somministrazione di
una sostanza e e sindrome di astinenza in seguito
ad una brusca riduzione nella dose o alla - somministrazione di un antagonista degli
oppioidi. - La dipendenza psichica è invece quello stato di
ansia o depressione che nel paziente si ha
all'idea di "interrompere" l'uso di una sostanza. - Nel caso della morfina e degli altri
analgesici-narcotici la dipendenza è fisica oltre
che psichica e l'interruzione del farmaco provoca
una vera e propria crisi di astinenza, spiegabile
con le modificazione tipiche della tolleranza.
66
- OPPIACEI
- Sindrome dAstinenza
- Manifestazione clinica dovuta alla sospensione
di eroina in un soggetto che ne è fisicamente
dipendente. - Sintomatologia speculare ed opposta a quella
causata dallintossicazione acuta. - Non pericolosa per la vita.
- Ansia, craving e disforia dopo 6-12 ore
dallultima assunzione di eroina. - Accentuazione progressiva con picco alle 36-72
ore - Attenuazione e scomparsa in 7-10 giorni.
- Sindrome di astinenza protratta della durata
anche - di molti mesi.
67
(No Transcript)
68
- OVERDOSE
- E la causa più comune di exitus, può
verificarsi - in soggetti che fanno uso per la prima volta
della sostanza - per diminuita tolleranza dopo un periodo di
astinenza - per l'immissione sul mercato di preparati più
puri della sostanza. - Altra evenienza è quella che può capitare ai
Body Stuffers per trasportare
clandestinamente la droga questa viene
confezionata in piccoli contenitori di plastica
che vengono ingeriti, la rottura dei quali può
determinare casi di intossicazione letali.
69
OVERDOSE Il paziente in overdose da oppiacei si
presenta con pupille puntiformi areattive allo
stimolo luminoso depressione respiratoria grave
con due/tre atti respiratori al minuto riflessi
osteotendinei osteotendinei ridotti o assenti
ipotermico in coma alcune volte è
riscontrabile anche rabdomiolisi l'evoluzione è
l'arresto cardiorespiratorio.
70
Antagonisti degli oppiacei
- Naloxone (Narcan) E antagonista su tutti i
recettori. - Ha una emivita di circa 1-2 ore, leffetto si
ottiene già dopo 1-2 min. - Già a dosi di 1 mg sopprime lazione degli
oppiacei. - Utilizzato nelle sindromi da overdose da
oppiacei. - La sua breve emivita rende necessaria la
somministrazione ripetuta, in casi di
avvelenamenti gravi. - Naltrexone (Antaxone, Nalorex, Narcoral) Emivita
più lunga, quindi basta una sola
somministrazione. - Può essere utilizzato nei tossicodipendenti come
misura preventiva nei confronti di recidive.
71
MORFINA PREGIUDIZI COMUNI E MITI DA SFATARE
La morfina utilizzata nel dolore da cancro
comporta raramente depressione respiratoria e
solo in caso di errori grossolani di
dosaggio. La morfina specie se data per os non
genera dipendenza psichica (tossicomania). La
morfina non instaura una rapida ed incontrollata
tolleranza. La somministrazione di morfina non
comporta fenomeni disforici. La morfina non
accorcia la vita. La morfina non compromette la
qualità di vita.
72
Cannabis e cannabinoidi
Anandamide
D9-THC
73
Cannabinoidi
Cannabinoidi
- Analoghi della anandamide
- Derivati cannabinioidi inducono nelluomo
sensazione di benessere, aumento dellappetito,
bradicardia, vasodilatazione, bronco-dilatazione
e controlla la nausea indotta dai chemioterapici
antineoplastici. - Utilizzati nelle sindromi spastiche e nella
sclerosi multipla. - Gli antagonisti inducono iperalgesia e la
presenza dei recettori nei tessuti tende a
dimostrare che gli endocannabinoidi potrebbero
contribuire al controllo della sensibilità
dolorosa.
74
Recettori per i cannabinoidi
75
Effetti antidolorifici dei cannabinoidi
Effetto antinocicettivo periferico di tipo
antinfiammatorio, mediato dall'inibizione del
rilascio di sostanze algogene proinfiammatorie da
parte delle cellule del sistema immunitario.
Effetto antinocicettivo centrale. Innalzamento
della soglia dolorifica sia a livello centrale
(potenziamento del GABA e inibizione del
glutammato) che a livello spinale (promuovono il
rilascio di oppiodi nel sistema discendente di
controllo del dolore). Efficaci sul dolore
neuropatico.
76
- Altri farmaci nel trattamento del dolore cronico
- Si tratta di farmaci, che pur non essendo
propriamente analgesici, vengono utilizzati
insieme agli analgesici - tradizionali per il trattamento di particolari
sindromi dolorose - Corticosteroidi
- Antidepressivi
- Anticonvulsivanti
- Bisfosfonati
- Alfa 2 agonisti
- Calcio-antagonisti
- Anestetici locali in somministrazione locale
77
Steroidi
- Desametasone (Decadron?) e Prednisone
(Deltacortene?) - attivi nel controllo del dolore
- da compressione di nervi e tessuti molli
- da compressione peridurale del midollo spinale
- metastasi ossee
- dolore da tensione capsulare
- edema cerebrale
78
Antidepressivi triciclici
- Sono attivi come antidolorifici forse perché
interferiscono con la ricaptazione di serotonina
e di noradrenalina, due sistemi
neurotrasmettitoriali importanti per la
modulazione inibitoria del dolore. - Riducono ansia e depressione
- Migliorano il legame degli oppioidi ai recettori
specifici (lttolleranza)
79
Antidepressivi triciclici
- Gli antidepressivi triciclici sono usati nel
dolore di origine neuropatica. Possono anche
essere utilizzati per potenziare leffetto
analgesico della morfina, ma questo impiego va
attentamente valutato alla luce dei loro effetti
collaterali che vengono ad aggiungersi a quelli
delloppiaceo. Potranno ad esempio essere
associati quando nel dolore da cancro si
riconosca una componente neuropatica per
compressione o lesione di tessuto nervoso.
80
Anticonvulsivanti (antiepilettici)
appartengono al gruppo dei bloccanti del
sodio
- Carbamazepina (Tegretol)
- Fenitoina (Dintoina)
- Acido valproico (Depakin)
?
Utili nel dolore neuropatico periferico lancinante
81
Bifosfonati
- INDICAZIONI
- Trattamento dellipercalcemia
- Trattamento del dolore da metastasi ossee
- Prevezione delle complicanze scheletriche nei
pazienti con metastasi ossee - In ambito oncologico viene utilizzato il
Pamidronato (Aredia 60-90 mg in 1-2 ore o
Zometa 4 mg in 15-20 minuti una volta al mese) - Inibiscono lattività degli osteoclasti,
esercitano un effetto antiinfiammatorio e possono
provocare lapoptosi degli osteclasti
82
Bloccanti degli Amminoacidi eccitatori
- Ketamina Questo farmaco, utilizzato soprattutto
in anestesia, è tuttavia noto per i suoi effetti
disforici che ne limitano limpiego a casi molto
particolari ed in ambito specialistico ha anche
effetti antinocicettivi.
83
WHO
- If pain occurs, there should be prompt oral
administration of drugs in the following order
nonopioids (aspirin and paracetamol) then, as
necessary, mild opioids (codeine) then strong
opioids such as morphine, until the patient is
free of pain. To calm fears and anxiety,
additional drugs adjuvants should be used.
To maintain freedom from pain, drugs should be
given by the clock, that is every 3-6 hours,
rather than on demand. This three-step
approach of administering the right drug in the
right dose at the right time is inexpensive and
80-90 effective. Surgical intervention on
appropriate nerves may provide further pain
relief if drugs are not wholly effective. (Last
update May 3, 2002)
84
Uso dei farmaci analgesici (WHO ladder)
Libertà dal dolore
Oppioidi forti /- Non oppioidi /- Adiuvanti
Dolore persistente o aumentato
Oppioidi deboli /- Non oppioidi /- Adiuvanti
Dolore persistente o aumentato
Analgesici non oppioidi /- Adiuvanti
85
86
87
(No Transcript)
88
89
Dalla terapia del dolore allecure palliative
Le Cure Palliative sono la cura totale prestata
alla persona affetta da una malattia non più
responsiva alle terapie aventi come scopo la
guarigione. Il controllo del dolore,degli altri
sintomi e delle problematiche psicologiche,
sociali e spirituali è di prevalente importanza.
European Association for Palliative Care
Newsletter n.1,1989
90
Cefalea
- Primaria o idiopatica
- Muscolotensiva
- Emicrania
- Cefalea a grappolo
- Secondaria
- Malattie infettive
- Ipertensione endocranica
- Traumi cranici
- Tumori celebrari
- Iatrogena
91
Trattamento acuto dellemicrania e cefalea a
grappolo
- FANS (aspirina, paracetamolo, ibuprofen,
diclofenac) - Ergotamina, diidroergotamina
- Triptani (sumatriptan, zolmitriptan)
92
Profilassi dellemicrania e cefalea a grappolo
- ß-bloccanti (propranolol, atenololo)
- Valproato